Grasso addominale e sei consigli per aiutare a perderlo
A prescindere dal peso e dallo stato di buona salute, oggi si tende molto a guardare il lato estetico. Spesso (se non sempre) il primo “nemico” è la pancetta. Nemico giurato numero uno negli uomini ma sempre più spesso anche nelle donne.
Se il nostro obiettivo non è avere un addome da “tiraggio da gara”, in base alla situazione da cui partiamo (sopratutto massa grassa totale), spesso arrivare a questo obiettivo non è poi molto complicato seguendo un alimentazione ipocalorica e controllata.
Iniziamo con della importante teoria sul tessuto adiposo (grasso, per gli amici).
La mia pancia ed il mio grasso sono diversi dai tuoi
Partiamo con una premessa. Ognuno di noi ha delle sedi “preferenziali” dove il tessuto adiposo tende a depositarsi e stoccarsi. Questo fattore non è dato dal caso ma da un insieme di cose quali: sesso,genetica,stili di vita adottati nel corso della vita (non negli ultimi giorni…), alimentazione, ecc.
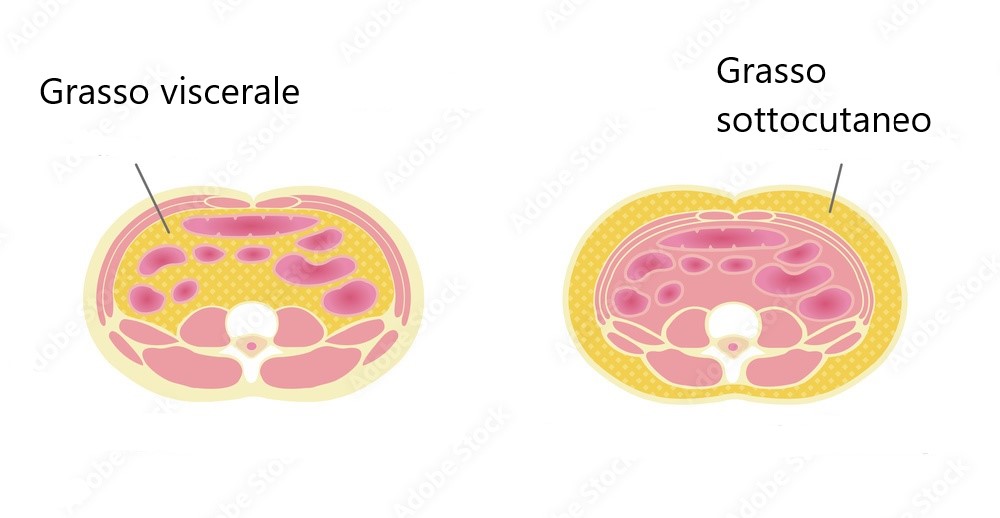
Grasso sottocutaneo e grasso viscerale
Possiamo suddividere il nostro grasso in due grandi tipologie:
- Grasso sottocutaneo
- Grasso viscerale
Grasso sottocutaneo: è il grasso che si trova proprio sotto la cute, quello che viene normalmente usato nelle rilevazioni di plicometria. E’ un grasso che sulla salute tende a non dare problemi sul lungo termine. Nel processo di dimagrimento tende ad essere usato dal nostro corpo come grasso di seconda scelta rispetto al viscerale (quindi è l’ultimo a diminuire).
Grasso viscerale: questo tipo si trova dentro la cavità addominale (non sotto la pelle), localizzato intorno ai vari organi interni (da qui il nome viscerale). Quando aumenta tende a dare sul lungo periodo problemi quali infiammazioni croniche, disordini metabolici e disturbi cardiocircolatori.
Ricordo che l’aumento dell’incidenza di patologie metaboliche spesso sono correlate alla quantità di grasso presente nel nostro addome. Per valutare se siamo a rischio o meno, possiamo fare un’autovalutazione misurando la circonferenza addominale.
Misure di salute
Misurazioni che possono darci una stima sulla nostra situazione relativa alla salute generale sono:
Uomini: Circonferenza addominale non sopra i 94 cm
Donne: Circonferenza addominale non sopra gli 80 cm
Sono parametri standard e come tali vanno inseriti nel contesto generale del soggetto. Sicuramente parlarne con il nostro medico e/o nutrizionista potrà aiutare a delineare la situazione.
Spesso l’aumento di una tipologia di grasso tende ad accompagnare anche l’aumento dell’altro. Non è sempre così per tutti ed anche qua l’individualità fa da padrone.

Perché “cresce la pancia”?
Come dicevo ad apertura articolo,la crescita del tessuto adiposo è dovuta a diversi fattori,alcuni modificabili altri non modificabili, tra i principali troviamo:
–Sesso: un uomo tenderà ad avere più facilmente depositi a livello addominale rispetto ad una donna. Ovviamente saranno nettamenti più evidenti anche sul lato estetico (maggiore concentrazione in questa zona e minore nelle altre parti del corpo). Discorso inverso per la donna che tenderà ad avere depositi adiposi in zone quali fianchi.E’ un fattore non normalmente modificabile.
–Massa Grassa: rappresenta quanto tessuto abbiamo nel corpo in totale. Un aumento del grasso corporeo corrisponde conseguentemente ad un aumento della pancetta. E’ un fattore modificabile.
–Postmenopausa: durante questa fase della vita femminile cambia l’assetto ormonale portandolo per certi versi in una direzione simile a quello dell’uomo (di riflesso avremo quindi stoccaggi adiposi diversi rispetto a prima). Fattore non normalmente modificabile.
–Età: Più invecchiamo più abbiamo una ridistribuzione del grasso. Questo fenomeno deriva dal fatto che un adipocita più invecchia più aumenterà la quantità di sostanze proinfiammatorie che secernerà. Fattore non normalmente modificabile.
–Cortisolo: alti livelli di cortisolo sul cronico (ribadisco sempre il concetto del cronico mai in acuto in questo caso) influiscono sull’accumulo lipidico. Fattore modificabile.
–Genetica: il nostro asset genetico influisce su dove e spesso quanto grasso si andrà a depositare nei vari distretti del corpo. Fattore non modificabile.

Dalla teoria alla pratica
1.Obiettivo
Avere un obiettivo ben focalizzato aiuterà il percorso. L’obiettivo può essere prettamente estetico nei casi “meno gravi” oppure di tipo salutistico nei casi più importanti di sovrappeso, patologie metaboliche,consiglio da parte del medico di perdere peso,ecc.
Ognuno di noi ha esigenze e necessità diverse anche riguardo il proprio adipe.
Se tra i nostri obiettivi c’è un miglioramento del nostro status salutare, bisogna anche tenere a mente che il percorso spesso è anche abbastanza “stressante” sia mentalmente che fisicamente. Quindi l’ideale sarebbe partire da uno stato mentale tutto sommato di tranquillità senza già troppi stress esterni (famiglia, lavoro, ecc.).
2.Prendere coscienza che non ci sono scappatoie “veloci”
Nella società del tutto e subito anche qui vorremmo che da un giorno all’altro tutto andasse come vogliamo noi. Mi spiace ma ci vorrà tempo,mesi per chi parte con masse grasse non troppo elevate, anni per chi è messo peggio. Ovviamente parliamo di un contesto in cui si cerca di preservare,prima di tutto, la salute e poi il lato estetico (che è una diretta conseguenza).
Buttate pure: “addominali di ferro in 2 settimane”.
Un altro appunto, il dimagrimento localizzato in un contesto naturale non esiste*. Mi spiace. Quando si dimagrisce si dimagrisce in tutto il corpo (pancia inclusa). Paradossalmente le zone critiche saranno spesso le ultime ad andar via.
*Ovviamente escludendo liposuzione e/o farmaci.
La pazienza sarà la vostra prima arma.
3.Consumare pochi alimenti processati
Consumare alimenti poco elaborati e processati aiuterà il percorso di dimagrimento. Questo perché alimenti “naturali” e poco elaborati solitamente tendono ad avere una densità energetica minore ed a saziare più facilmente. Ecco quindi che creeremo un deficit stabile, controllabile (fame) e soprattutto duraturo (vedi punto due).
Ben vengano quindi:
-Verdure di tutti i colori
-Cereali integrali, frutta, legumi
-Pollo, pesce,uova, tofu, yogurt
4.(Ri)Impariamo a mangiare
Mangiare lentamente, masticare bene e consumare il proprio pasto con calma.
Perchè?
Perchè più dura il processo di masticazione, prima il nostro sistema nervoso dirà stop, si sentirà sazio e soddisfatto. Alla lunga questo sicuramente aiuterà il regime ipocalorico e la sostenibilità della dieta nel complesso.
5. Non esistono esercizi per il dimagrimento localizzato
Come per l’alimentazione, non esistono nemmeno esercizi per il dimagrimento localizzato. Quindi è inutile che vi ammazzate (solo) di addominali. Svolgeteli nelle vostre routine di allenamento ma trattateli come un normalissimo muscolo ( per le donne, vale anche per il sedere, soprattutto se seguite un’alimentazione ai fini del dimagrimento).
L’allenamento andrà protratto sicuramente per tutto il periodo di dimagrimento (personalmente direi a vita ma non voglio spaventarvi troppo 🙂 ). Quindi allenatevi ma soprattutto fatelo divertendovi, scegliendo qualcosa che vi piace fare e che non diventi un peso.
6. Approcciare tutto il processo con calma e rispetto verso se stessi
Non essere troppo critico nei tuoi riguardi, sii semplicemente onesto e cerca di stare tranquillo. L’ansia non aiuta e nemmeno creare stati depressivi. Anzi paradossalmente sono situazioni mentali che non aiutano l’alimentazione “sana” e gli allenamenti. Possono portare a fare abbuffate improvvise e/o farsi male durante una sessione di allenamento.

Fonti:
- Karastergiou, Kalypso, Steven R. Smith, Andrew S. Greenberg, and Susan K. Fried. 2012. “Sex Differences in Human Adipose Tissues – the Biology of Pear Shape.” Biology of Sex Differences.
- Björntorp, P. 1996. “The Android Woman–a Risky Condition.” Journal of Internal Medicine 239 (2): 105–10.
- Trayhurn, Paul. 2005. “Adipose Tissue in Obesity—An Inflammatory Issue.” Endocrinology 146 (3): 1003–5.
- Lee, Mi-Jeong, Yuanyuan Wu, and Susan K. Fried. 2013. “Adipose Tissue Heterogeneity: Implication of Depot Differences in Adipose Tissue for Obesity Complications.” Molecular Aspects of Medicine 34 (1): 1–11.
- Karpe, Fredrik, and Katherine E. Pinnick. 2014. “Biology of Upper-Body and Lower-Body Adipose Tissue—link to Whole-Body Phenotypes.” Nature Reviews. Endocrinology 11 (2): 90–100.
- Nauli, Andromeda M., and Sahar Matin. 2019. “Why Do Men Accumulate Abdominal Visceral Fat?” Frontiers in Physiology 10 (December): 1486.
- Ambikairajah, Ananthan, Erin Walsh, Hossein Tabatabaei-Jafari, and Nicolas Cherbuin. 2019. “Fat Mass Changes during Menopause: A Metaanalysis.” American Journal of Obstetrics and Gynecology 221 (5): 393–409.e50.
- Sepe, Anna, Tamara Tchkonia, Thomas Thomou, Mauro Zamboni, and James L. Kirkland. 2011. “Aging and Regional Differences in Fat Cell Progenitors – a Mini-Review.” Gerontology 57 (1): 66–75.
- Drapeau, V., F. Therrien, D. Richard, and A. Tremblay. 2003. “Is Visceral Obesity a Physiological Adaptation to Stress?” Panminerva Medica 45 (3): 189–95.
- Schleinitz, Dorit, Yvonne Böttcher, Matthias Blüher, and Peter Kovacs. 2014. “The Genetics of Fat Distribution.” Diabetologia 57 (7): 1276–86.
- Loh, Nellie Y., Matt J. Neville, Kyriakoula Marinou, Sarah A. Hardcastle, Barbara A. Fielding, Emma L. Duncan, Mark I. McCarthy, et al. 2015. “LRP5 Regulates Human Body Fat Distribution by Modulating Adipose Progenitor Biology in a Dose- and Depot-Specific Fashion.” Cell Metabolism 21 (2): 262–73.
- Widen, E. M., and D. Gallagher. 2014. “Body Composition Changes in Pregnancy: Measurement, Predictors and Outcomes.” European Journal of Clinical Nutrition 68 (6): 643–52.
- Lean, M. E., T. S. Han, and C. E. Morrison. 1995. “Waist Circumference as a Measure for Indicating Need for Weight Management.” BMJ 311 (6998): 158–61.
- Ross, Robert, Ian J. Neeland, Shizuya Yamashita, Iris Shai, Jaap Seidell, Paolo Magni, Raul D. Santos, et al. 2020. “Waist Circumference as a Vital Sign in Clinical Practice: A Consensus Statement from the IAS and ICCR Working Group on Visceral Obesity.” Nature Reviews. Endocrinology 16 (3): 177–89.
- Ntlholang, Ontefetse, Kevin McCarroll, Eamon Laird, Anne M. Molloy, Mary Ward, Helene McNulty, Leane Hoey, et al. 2018. “The Relationship between Adiposity and Cognitive Function in a Large Community-Dwelling Population: Data from the Trinity Ulster Department of Agriculture (TUDA) Ageing Cohort Study.” The British Journal of Nutrition 120 (5): 517–27.
- Alberti, K. G. M. M., Robert H. Eckel, Scott M. Grundy, Paul Z. Zimmet, James I. Cleeman, Karen A. Donato, Jean-Charles Fruchart, et al. 2009. “Harmonizing the Metabolic Syndrome: A Joint Interim Statement of the International Diabetes Federation Task Force on Epidemiology and Prevention; National Heart, Lung, and Blood Institute; American Heart Association; World Heart Federation; International Atherosclerosis Society; And International Association for the Study of Obesity.” Circulation 120 (16): 1640–45.
- Salpeter, S. R., J. M. E. Walsh, T. M. Ormiston, E. Greyber, N. S. Buckley, and E. E. Salpeter. 2006. “Meta-Analysis: Effect of Hormone-Replacement Therapy on Components of the Metabolic Syndrome in Postmenopausal Women.” Diabetes, Obesity & Metabolism 8 (5): 538–54.
- Dorfman, Suzanne E., Didier Laurent, John S. Gounarides, Xue Li, Tara L. Mullarkey, Erik C. Rocheford, Farid Sari-Sarraf, Erica A. Hirsch, Thomas E. Hughes, and S. Renee Commerford. 2009. “Metabolic Implications of Dietary Trans-Fatty Acids.” Obesity 17 (6): 1200–1207.
- Oteng, Antwi-Boasiako, and Sander Kersten. 2020. “Mechanisms of Action of Trans Fatty Acids.” Advances in Nutrition 11 (3): 697–708.
- Souza, Russell J. de, Andrew Mente, Adriana Maroleanu, Adrian I. Cozma, Vanessa Ha, Teruko Kishibe, Elizabeth Uleryk, et al. 2015. “Intake of Saturated and Trans Unsaturated Fatty Acids and Risk of All Cause Mortality, Cardiovascular Disease, and Type 2 Diabetes: Systematic Review and Meta-Analysis of Observational Studies.” BMJ 351 (August): h3978.
- Dhaka, Vandana, Neelam Gulia, Kulveer Singh Ahlawat, and Bhupender Singh Khatkar. 2011. “Trans Fats-Sources, Health Risks and Alternative Approach – A Review.” Journal of Food Science and Technology 48 (5): 534–41.
- Dupuit, Marine, Florie Maillard, Bruno Pereira, Marcelo Luis Marquezi, Antonio Herbert Lancha Jr, and Nathalie Boisseau. 2020. “Effect of High Intensity Interval Training on Body Composition in Women before and after Menopause: A Meta-Analysis.” Experimental Physiology 105 (9): 1470–90.
- Wu, T., X. Gao, M. Chen, and R. M. van Dam. 2009. “Long-Term Effectiveness of Diet-plus-Exercise Interventions vs. Diet-Only Interventions for Weight Loss: A Meta-Analysis.” Obesity Reviews.
- Kingsley, Michael I., Daniel Wadsworth, Liam P. Kilduff, Jane McEneny, and David Benton. 2005. “Effects of Phosphatidylserine on Oxidative Stress Following Intermittent Running.” Medicine and Science in Sports and Exercise 37 (8): 1300–1306.
- Gaullier, Jean-Michel, Johan Halse, Hans Olav Høivik, Kjetil Høye, Christian Syvertsen, Minna Nurminiemi, Cecilie Hassfeld, Alexandra Einerhand, Marianne O’Shea, and Ola Gudmundsen. 2007. “Six Months Supplementation with Conjugated Linoleic Acid Induces Regional-Specific Fat Mass Decreases in Overweight and Obese.” The British Journal of Nutrition 97 (3): 550–60.
- Hsu, Chung-Hua, Tung-Hu Tsai, Yung-Hsi Kao, Kung-Chang Hwang, Ting-Yu Tseng, and Pesus Chou. 2008. “Effect of Green Tea Extract on Obese Women: A Randomized, Double-Blind, Placebo-Controlled Clinical Trial.” Clinical Nutrition 27 (3): 363–70.
- Chen, I-Ju, Chia-Yu Liu, Jung-Peng Chiu, and Chung-Hua Hsu. 2016. “Therapeutic Effect of High-Dose Green Tea Extract on Weight Reduction: A Randomized, Double-Blind, Placebo-Controlled Clinical Trial.” Clinical Nutrition 35 (3): 592–99.
- Watanabe, Mikiko, Renata Risi, Davide Masi, Alessandra Caputi, Angela Balena, Giovanni Rossini, Dario Tuccinardi, et al. 2020. “Current Evidence to Propose Different Food Supplements for Weight Loss: A Comprehensive Review.” Nutrients 12 (9).
- Tabrizi, Reza, Parvane Saneei, Kamran B. Lankarani, Maryam Akbari, Fariba Kolahdooz, Ahmad Esmaillzadeh, Somayyeh Nadi-Ravandi, Majid Mazoochi, and Zatollah Asemi. 2019. “The Effects of Caffeine Intake on Weight Loss: A Systematic Review and Dose-Response Meta-Analysis of Randomized Controlled Trials.” Critical Reviews in Food Science and Nutrition 59 (16): 2688–96.
- Dunne, Sara, David Sheffield, and Joseph Chilcot. 2018. “Brief Report: Self-Compassion, Physical Health and the Mediating Role of Health-Promoting Behaviours.” Journal of Health Psychology 23 (7): 993–99.
- Sirois, Fuschia M., Ryan Kitner, and Jameson K. Hirsch. 2015. “Self-Compassion, Affect, and Health-Promoting Behaviors.” Health Psychology: Official Journal of the Division of Health Psychology, American Psychological Association 34 (6): 661–69.
- Allen, Ashley Batts, and Mark R. Leary. 2010. “Self-Compassion, Stress, and Coping.” Social and Personality Psychology Compass 4 (2): 107–18.
- Neff, Kristin D., Kristin L. Kirkpatrick, and Stephanie S. Rude. 2007. “Self-Compassion and Adaptive Psychological Functioning.” Journal of Research in Personality 41 (1): 139–54.
- MacBeth, Angus, and Andrew Gumley. 2012. “Exploring Compassion: A Meta-Analysis of the Association between Self-Compassion and Psychopathology.” Clinical Psychology Review 32 (6): 545–52.
- Guertin, Camille, Kheana Barbeau, and Luc Pelletier. 2020. “Examining Fat Talk and Self-Compassion as Distinct Motivational Processes in Women’s Eating Regulation: A Self-Determination Theory Perspective.” Journal of Health Psychology 25 (12): 1965–77.
- Longe, Olivia, Frances A. Maratos, Paul Gilbert, Gaynor Evans, Faye Volker, Helen Rockliff, and Gina Rippon. 2010. “Having a Word with Yourself: Neural Correlates of Self-Criticism and Self-Reassurance.” NeuroImage 49 (2): 1849–56. 37.Precise Nutrition









Lascia un Commento
Vuoi partecipare alla discussione?Sentitevi liberi di contribuire!